ما هو سرطان المثانة؟
بما أن 70 في المائة من سرطان المثانة، الذي يبدأ على السطح الداخلي للمثانة ثم ينتقل إلى طبقات المثانة، لا يذهب إلى الطبقات العميقة فإنه يمكن علاجه جراحيا باستخدام الطرق المغلقة. أما 30 في المائة من سرطان المثانة فهو عبارة عن سرطانات تتطلب صناعة مثانة جديدة بعد إستئصال المثانة المصابة بشكل تام. تتطلب جراحة سرطان المثانة المزيد من الخبرة والمهارة.
ماذا يعني سرطان المثانة المتكرر؟
هو تكرار الإصابة بسرطان المثانة داخل المثانة أو في أجزاء أخرى من الجسم مرة أخرى بعد فترة من تلقي العلاج.
أنواع سرطان المثانة
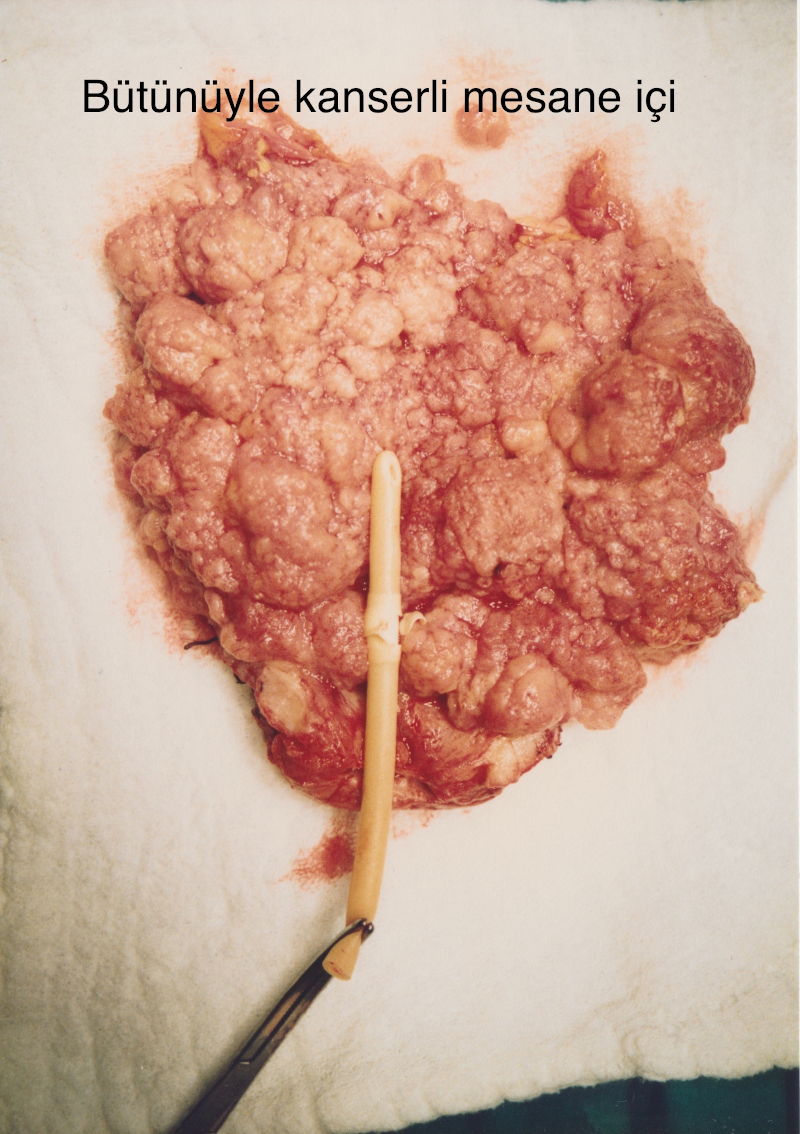
- سرطان الخلايا الانتقالية: يبدأ في الخلايا الموجودة في الجدار الداخلي للمثانة. ينقسم سرطان الخلايا الإنتقالية إلى قسمين كسرطان منخفض وعالي المرحلة وفقًا لطابعه العدواني. غالبًا ما تتكرر الأنواع منخفضة المرحلة بعد العلاج. لكنها لا تنتشر الى طبقات العضلات العميقة للمثانة وأجزاء أخرى من الجسم. أما تلك الحالات ذات المراحل العالية فإنه تنتشر خلال فترة قصيرة الى طبقات العضلات في المثانة، ثم إلى العقد الليمفاوية، ومن ثم إلى أجزاء أخرى من الجسم. هذه السرطانات قاتلة.
- سرطان الخلايا الحرشفية: يتطور بسبب يرتبط بالإلتهابات طويلة الأمد التي تصيب في المثانة.
- سرطانات غدية: تتكون من خلايا الغدد الموجودة داخل طبقة المثانة. تشاهد بشكل نادر جدا.
أسباب سرطان المثانة؟
أهم سبب لسرطان المثانة هو التدخين. بالإضافة إلى ذلك يمكن تعداد التقدّم ي العمر، وجود سرطان المثانة في الأسرة (العامل الوراثي)، كما أن العاملين في مجال تصنيع الطلاء يقعون في مجموعة المعرّضة للخطر. سبب آخر مهم يؤدي الى الإصابة بسرطان المثانة يحدث بسبب العلاج الإشعاعي الموجّه على الأعضاء الموجودة داخل عظام الحوض. يمكن لبعض الأدوية المستخدمة في علاج السرطان أيضًا أن تؤدي الى الإصابة بسرطان المثانة.
سرطان المثانة والتدخين
تسمى العوامل التي تزيد من احتمالية الإصابة بالسرطان عوامل الخطر. يعد استهلاك منتجات التبغ، وخاصة التدخين، أحد أهم عوامل الخطر. ظهور الدم في بول المدخنين لفترة طويلة هو أمر يجب توضيحه قطعيا. يتم إفراز المواد السرطانية الموجودة في السجائر عن طريق البول. غالبًا ما يظهر السرطان في المثانة نظرًا لأنها عبارة عن عضو يخزن البول.
أعراض سرطان المثانة
غالبًا ما يظهر سرطان المثانة نفسه عن طريق الدم القادم مع البول. كثرة التبول, الشعور بالألم في منطقة الظهر السفلية وأثناء التبول هي من أعراض سرطان المثانة. الألم أثناء التبوّل هو عبارة عن عرض، لكنه لوحده ليس عرض كافي للتشخيص حيث قد يكون الألم ناتج بسبب أسباب أخرى عديدة.
تشخيص سرطان المثانة
تحليل البول مفيد في تشخيص السرطان. بالإضافة إلى ذلك ، يمكن تشخيص الخلايا السرطانية من خلال البحث عن الخلايا السرطانية في البول تحت المجهر. وهو أكثر فائدة في التشخيص خاصة في حالات السرطان عالية المرحلة. وهذا ما يسمى تحليل العينة البولية لفحص الخلايا. أهم أداة تشخيصية هي الدخول الى المثانة من الإحليل (القناة البولية) والنظر تحت الضوء باستخدام أنبوب رفيع يسمى منظار المثانة. يتم أيضًا باستخدام هذه الأداة أخذ عينات الأنسجة وإرسالها للتقييم المرضي. طريقة تشخيصية أخرى هي جعل الكلى والمثانة مرئيتين باستخدام التصوير المقطعي مع مادة التباين (الصبغة).
مراحل سرطان المثانة
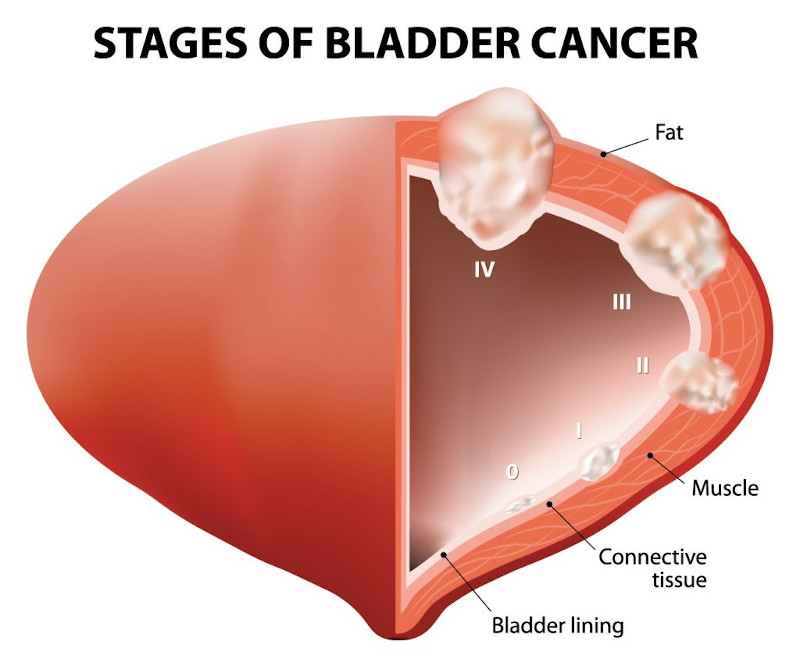
تحديد انتشار السرطان في المثانة والى أجزاء أخرى من الجسم بعد تشخيص سرطان المثانة يؤثر على العلاج. ينتشر السرطان إلى أجزاء أخرى من الجسم بعد أن يبدأ في المثانة. يتم فحصه في 5 مراحل حسب درجة الانتشار.
المرحلة 0: سرطان حليمي غير عدواني أو سرطان عدواني داخل الخلايا الظهارية (سرطانة لابدة)
المرحلة 1: إنتشار السرطان الى الأنسجة الضامة الموجودة أسفل الطبقة الظهارية الداخلية للمثانة. 70 في المائة من سرطانات المثانة المشخصة لم تنتشر إلى طبقة العضلات العميقة في المثانة. أي الأورام الموجودة في الجدار الداخلي من المثانة. يتم إستئصالها عن طريق الكشط باستخدام تيار كهربائي عالي التردد يطريقة مغلقة. قد ينتشر ما يصل إلى 25 في المائة من هذه السرطانات السطحية إلى طبقة العضلات في فترة من فترات حياتهم ويكتسبون شخصية عدوانية. وبعبارة أخرى، يجب متابعة هؤلاء المرضى.
المرحلة 2: انتشر السرطان الى أنسجة العضلات بحيث تجاوز النسيج الضام في سرطان المثانة.
المرحلة 3: انتقل إلى الأنسجة الدهنية على الموجودة على السطح الخارجي للمثانة بحيث تخطّى العضلات، وبالإضافة الى ذلك امتد أيضًا إلى البروستاتا، أو الخصيتين، أو الرحم وأعضاء الجهاز الأنثوي. لم ينتشر الى العقد الليمفاوية (المرحلة 3 أ). تقدم السرطان أكثر وانتشر إلى العقد اللمفاوية القريبة (المرحلة 3 ب)
المرحلة 4: انتشر السرطان من المثانة إلى البطن والحوض. تمت إصابة العقد الليمفاوية الموجودة فوق الأوعية الحرقفية. بالإضافة إلى ذلك حصل الإنتشار إلى الرئتين, الكبد والعظام.
تشخيص مرحلة سرطان المثانة:
- التصوير المقطعي: يتم في هذه التقنية التقاط صور من زوايا مختلفة والتقاط صور لداخل الجسم. من السهل رؤية الأعضاء والأنسجة عن طريق إعطاء مواد مصبوغة (مواد التباين) عن طريق الوريد أو الفم. يتم التقاط الصور ليس فقط للمثانة، ولكن أيضًا للبطن والأعضاء الموجودة في تجويف الصدر وعظام الحوض.
- التصوير بالرنين المغناطيسي: يلتقط الصور داخل الجسم بمساعدة موجات الراديو وفقًا لمبدأ المغناطيس.
- مسح التصوير المقطعي بالإصدار البوزيتروني (PET): تتغذى خلايا السرطان على السكر. يتم إعطاء السكر المشع عن طريق الوريد. تظهر المناطق السرطانية أكثر لمعانا من الخلايا الطبيعية في وجود الخلايا السرطانية التي تغذي السكر. توضح هذه الطريقة ما إذا كان هناك سرطان في الغدد الليمفاوية أم لا.
- تصوير الصدر بالأشعة السينية : يعرض الأعضاء الموجودة داخل القفص الصدري.
حتى جميع طرق التصوير الحديثة هذه لا تُظهر مدى انتشار السرطان. لكن يمكنها أن تعطي فكرة. إن هذا موضوع يجب التأكيد عليه. ومع ذلك، فإنه يمكن فهم حالة الانتشار الدقيقة عن طريق استصال جميع الأماكن التي انتشر فيها السرطان من أعضاء وعقد ليمفاوية محتملة من خلال عملية جراحية جيدة وتقييمها بشكل جيد جدا من قبل مركز علم الأمراض.
علاج سرطان المثانة
الجراحة المغلقة والمفتوحة والعلاج الإشعاعي والعلاج الكيميائي والعلاج المناعي هي كلها أنواع علاج يوجد لها مكان في علاج سرطان المثانة. العلاج القياسي يعني العلاج الكلاسيكي الراسخ. ومع ذلك، هناك عدد قليل من أشكال العلاج التي لها آثار جانبية أقل لتحل محل العلاج القياسي. وهذا ما يسمى التجربة السريرية (Clinical Trail). معنى التجارب السريرية هو الدراسات المقامة للبحث عن طرق علاج جديدة تعطي نتائج أفضل من بروتوكولات العلاج السابقة واستبدال الطريقة القديمة بطرق أفضل.
يتم تحديد طرق علاج سرطان المثانة وفقا لعمر المريض وحالة صحته العامة، سواء كان السرطان سطحيًا أو عميقًا, ما إذا كان قد انتشر إلى أجزاء أخرى من الجسم أم لا، سواء كان ما يسمّى بالسرطان اللابد أي سرطان سطحي يتكون من خلايا فوضوية.
العوامل الأخرى التي تحدد العلاج؛ حجم السرطان, عدد النقاط التي خرج منها السرطان في المثانة والمدة الزمنية لتكراره.
العلاج وفقا لمراحل سرطان المثانة
في المرحلة الأولى العلاج هو عملية إستئصال أنسجة السرطان بالطريقة المغلقة. يتم بعد 15 يومًا إعطاء العلاج الكيميائي أو عصية كالميت غيران (BCG) الى داخل المثانة إذا كان السرطان يتكون من خلية ذو بنية فوضوية. يتم تطبيق علاج عصية كالميت غيران في النوع السطحي لكن ذو الخلايا من الطابع الفوضوي، بحيث يعطى الى داخل المثانة مرة واحدة في الأسبوع لمدة 1 -6 أسابيع بعد الجراحة المغلقة. بعد ذلك وفي نهاية مراجعات تنظير المثانة التي تتم في الأشهر 3, 6, 12 يتم تطبيق علاج عصية كالميت غيران (BCG) مرة واحدة في الأسبوع لمدة ثلاثة أسابيع. تنصح بعض الدراسات بالإستمرار بهذا العلاج على نحو مماثل لمدة 3 سنوات. إنه علاج قياسي كلاسيكي. يتم بالتالي منع تكرار سرطانات المثانة السطحية الخبيثة. في المرحلة الأولى من سرطانات المثانة المتكررة بكثرة ولا تستجيب لعلاج عصية كالميت غيران (BCG)، يجب إستئصال المثانة أي تطبيق جراحة استئصال المثانة الجذرية.
المرحلة 2 والمرحلة 3 يكون 30 بالمائة من الحالات سرطانًا منتقل إلى طبقة العضلات في المثانة عندما يتم تشخيص سرطانات المثانة لأول مرة. العلاج الأساسي هو إستئصال المثانة مع الأعضاء المجاورة والعقد الليمفاوية التي انتشر اليها السرطان بشكل محتمل. تسمّى هذه الجراحة بجراحة استئصال المثانة الجذرية. قد تدعو الحاجة إلى مزيج من العلاج الكيميائي وفقا لنتائج التقييم المرضي. بالإضافة إلى ذلك، قد يلزم العلاج الإشعاعي الخارجي. تم تطوير مجموعات العلاج الكيميائي التجريبية بالإضافة إلى العلاج الكيميائي القياسي.
المرحلة 4 يتم إعطاء العلاج الكيميائي أولاً ومن ثم إجراء استئصال المثانة الجذري في سرطان المثانة، أو يمكن تطبيق جراحة استئصال المثانة الجذرية وبعد ذلك إعطاء العلاج الكيميائي اعتمادًا على حالة المريض. كما قد تدعو الحاجة الى العلاج الإشعاعي أيضًا. تهدف جراحة استئصال المثانة الجذرية في المرحلة 4 من سرطان المثانة إلى القضاء على شكاوى المريض وتحسين نوعية الحياة بدلاً من هدف العلاج الأكيد. العلاج الكيميائي هو الأولوية الأولى في أنواع سرطان المثانة من المرحلة 4 التي انتشرت إلى الرئتين والعظام والكبد. يتم تطبيق الإشعاع الخارجي من أجل تخفيف آلام المريض وتحسين نوعية الحياة. ويجري تطوير عقاقير جديدة للسرطان في هذا الصدد.
جراحة سرطان المثانة
جراحة سرطان المثانة المغلقة
الاستئصال عبر الإحليل (TUR – Mt): هي عملية الدخول الى المثانة من المسالك البولية باستخدام الأداة المسمّاة بمنظار المثانة وتنظيف الأنسجة السرطانية الموجودة داخل المثانة عن طريق الكي باستخدام جهاز الكي ذو الحلقة السلكية الصغيرة الموجودة في طرف من أطرافه. يعمل بالطاقة الكهربائية العالية. إنه العلاج الأولي والرئيسي.
جراحة سرطان المثانة المفتوحة (استئصال المثانة الجذري)
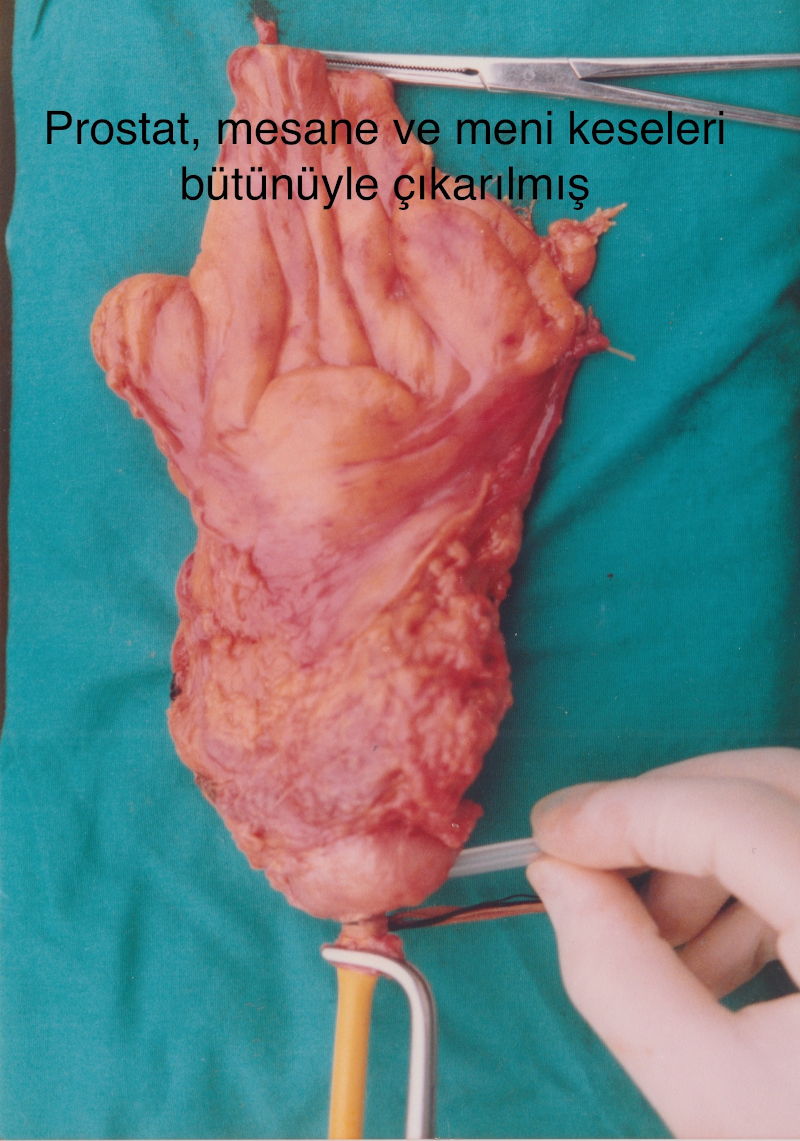
استئصال المثانة الجذري: إنها عملية إستئصال المثانة مع أكياس المني والبروستاتا عند الذكور. أما في النساء فإنها عملية يتم فيها إستئصال جزء من الرحم والمبيض والمهبل مع المثانة. إستئصال المثانة والأعضاء المجاورة فقط هي جراحة غير مكتملة في سرطانات المثانة متقدمة المرحلة. من الضروري للغاية إستئصال الغدد الليمفاوية الموجودة على الأوعية الرئيسية الى حد الأعلى. نظرًا لعدم وجود طريقة تصوير يمكنها اكتشاف ما إذا كان السرطان قد انتشر إلى العقد اللمفاوية أم لا، فمن المهم جدًا استئصال العقد الليمفاوية. هذا مهم للغاية من حيث القضاء التام على السرطان وإظهار مدى انتشار السرطان عن طريق علم الأمراض. إنه ذو أهمية حياتية للمريض.
كيف يتم تنفيذ جراحة استئصال المثانة الجذرية؟
يتم في جراحة استئصال المثانة الجذرية القياسية إجراء شق جراحي في خط الوسط تحت السرة والدخول الى البطن من أجل إستئصال الرحم في الأنثى والبروستاتا وأكياس المني في الذكر مع المثانة. يتم إستئصال سلسلة العقد الليمفاوية مع جميع سلاسلها من اليمين واليسار حتى 3-4 سم فوق المنطقة التي تتقاطع فيها مع الأبهر.
يجب إعادة هيكلة نظام إفراز البول في الجسم بسبب إستئصال المثانة في عملية استئصال المثانة الجذري. لذلك، يجب أن يتم وصل المسالك البولية الخارجة من الكليتين الى الخارج. يمكن تطبيق طريقتين اثنتين.
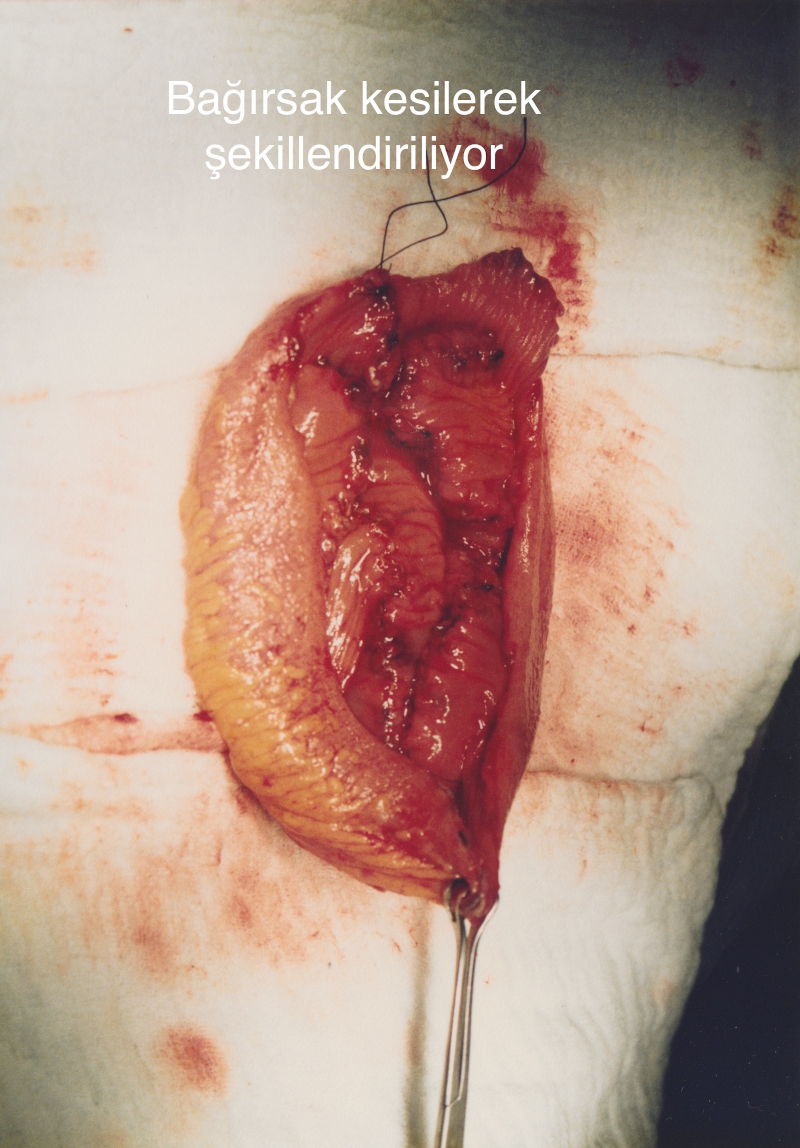
في الطريق الأولى، يتم وضع قطعة من الأمعاء الدقيقة بحجم 15-20 سم ووصلها مع الجلد البطني. يتم إلصاق كيس بول بجلد بطن المريض أثناء الجراحة. يقوم المريض بالتبول إلى كيس البول طوال حياته.
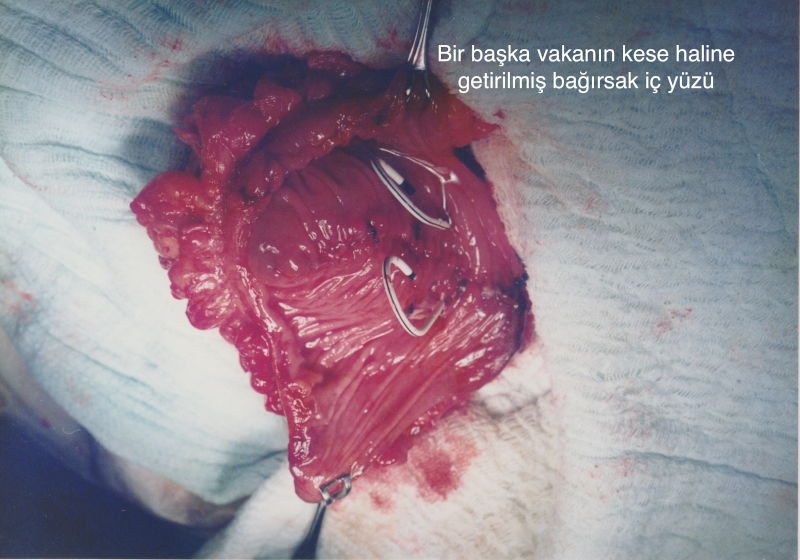
في الطريقة الثانية، يتم أخذ قطعة بحجم 20-30 سم من الأمعاء الدقيقة أو الأمعاء الغليظة. يتم طيها إلى 2 ثم 4 عن طريق قطعها. يتم صنع مثانة جديدة على شكل بالون من الأمعاء. يتبول المريض بالطريقة العادية في هذه الطريقة.
كيف نقوم نحن بتنفيذ جراحة استئصال المثانة الجذرية؟
تعتبر الجراحة القياسية لاستئصال المثانة الجذري عملية صعبة للغاية بالنسبة للمريض. لأنه كلما زاد عدد الأعضاء الحياتية التي يتم الدخول اليها في العملية الجراحية مثل الدخول الى البطن في هذه العملية، كلما ازدادت صعوبة تعافي المريض بعد الجراحة وأصبح معدل الإصابة بالمضاعفات أعلى. وبالإضافة إلى ذلك لإن إضافة المسالك البولية إلى الأمعاء في جراحة استئصال المثانة الجذرية القياسية يتم داخل البطن، فإن تسرب البول بعد الجراحة سوف يحدث داخل البطن حيث توجد الأعضاء الحياتية وهذا يؤثر درجة كبيرة على معدل المضاعفات بعد العملية الجراحية للمريض . تقع المثانة خارج الغشاء البطني في الشكل الأصلي للجسم، بخلاف ما يتم في الجراحة القياسية.
في عملية استئصال المثانة الجذرية التي نقوم بتنفيذها نحن، نقوم بإزالة المثانة والبروستاتا والعقد الليمفاوية من دون الدخول إلى البطن. كما نقوم بتنفيذ نفس الإجراءات في مرضانا من الإناث دون الدخول إلى البطن. يتم إجراء شق حراجي بحجم 7-8 سم من خط السرة الى خط الوسط. يتم الوصول إلى المثانة تمامًا خارج غشاء البطن. يتم أولاً، تحرير البروستاتا وأكياس السائل المنوي والمثانة بشكل تام واستئصالهم من خلال البدء من منطقة البروستاتا. ونقوم بالمثل من أجل مريضاتنا حيث تكتمل هذه المرحلة من الجراحة تمامًا خارج غشاء البطن. بالإضافة إلى ذلك، يتم إستئصال العقد الليمفاوية الموجودة على الأوردة الكبيرة على كلا الجانبين بشكل تام من خارج الغشاء البطني. لا يتم تطبيق التدخل غير الضروري للأعضاء الحيوية الموجودة داخل غشاء البطن. تكون لهذا السبب فترة التعافي للمريض سريعة ويكون معدل الإصابة بالمضاعفات في الحد الأدنى.
في الجراحة الأنثوية لاستئصال المثانة الجذري القياسي، يتم إستئصال الرحم, المبيض وقناتي فالوب وجزء من جدار المهبل الأمامي مع العقد الليمفاوية بالإضافة الى المثانة. من الضروري استئصال جميع هذه الأعضاء إذا كان سرطان المثانة فوضويًا للغاية وموجود في قاعدة المثانة.
ومع ذلك، تظهر الدراسات أن الحالات التي يصاب فيها الرحم والمبيض وقناة فالوب في سرطان المثانة تبلغ نسبة 3-10 في المئة. لذلك، فإن عالم الطب متحد في فكرة أنه من غير الضروري إستئصال الرحم والمبيض في السرطانات التي لا تكون في القاعدة، وليست فوضوية للغاية والموجودة في أجزاء أخرى من المثانة. تحافظ المريضة بهدذه الطريقة على مستويات معيشتها حيث أن أعضائها محمية جنسياً. بالإضافة إلى ذلك، تتم صناعة المثانة الجديدة من الأمعاء في المريضات اللاتي يخضعون لإستئصال الرحم ويكونات قادرات على التبول بطريقة طبيعية.
جراحة المثانة الصناعية
يجب إعادة بناء الجهاز البولي للمريض نظرًا لإستئصال المثانة والأنسجة المحيطة بها من المريض أثناء عملية استئصال المثانة الجذري. لأنه يجب طرح بول المريض الى الخارج بطريقة أو بأخرى. هناك طريقتان في هذه العملية. كلتا الطريقتين للجراحة لهما مكان اعتمادًا على حالة المريض ومدى إنتشار المرض.
الطريقة الأولى هي المثانة الصناعية (orthotopic neobladder): يتم من أجل صناعة مثانة جديدة, ألا وهو الجزء الثاني من جراحة استئصال المثانة الجذرية، الدخول من خلال فجوة صغيرة من غشاء البطن والحصول على قطعة من الأمعاء ومن ثم إغلاق غشاء البطن. يتم الحصول على قطعة طول 15 أو 40 سم, اعتمادًا على نوع المثانة الاصطناعية، بحيث يتم الحفاظ على الوريد الخاص بالأمعاء الدقيقة او الغليظة. يتم قطع هذه القطعة من الحافة ويتم طيها إلى 2 ثم 4، وتتم صناعة مثانة جديدة على شكل بالون يأخذ شكل مثانة من الأنبوب الأسطواني الناتج. يتم تشكيل المثانة الجديدة للمريض بالكامل خارج الغشاء البطني. يتم وصل القناتين البوليتين القادمتين من الكليتين إلى المثانة الجديدة. يصبح المريض قادرا على التبول بشكل طبيعي. يتم بهذه الطريقة وضع المسالك البولية والمثانة بالكامل خارج الغشاء البطني. تقع المثانة خارج الغشاء البطني في الشكل الأصلي للجسم. بينما أنه يتم وضع مثانة جديدة أو نظام جديد للمسالك البولية داخل الغشاء البطني بالشكل الذي لا ينبغي أن يكون في التقنية القياسية. هذا يسبب تسرب البول المحتمل بعد العملية الجراحية الى داخل غشاء البطن مما قد يؤدي إلى مشاكل خطيرة. ولكن باستخدام التقنية التي نقوم نحن تنفيذها فإن المثانة الجديدة تقع خارج غشاء البطن. على أي حال فإن المثانة عبارة عن عضو يتكون خارج الغشاء البطني منذ الولادة. وبالتالي، لا تحدث مضاعفات التسرب البولي المحتملة بعد الجراحة في المنطقة داخل البطن حيث توجد الأعضاء الحيوية ولا توجد حالة تهدد الحياة. فترة التعافي بعد العملية سريعة. معدل الإصابة بالمضاعفات منخفض للغاية.
يتم عرض مقاطع الفيديو والصور الخاصة بموضوع الجراحة في الجزء السفلي من الصفحة.
أما الطريقة الثانية فغر الحالب الى الجلد (Neo-Uretero-Ileo-Cystostomy): فهي طريقة أبسط. لا يستطيع المريض التبول بشكل طبيعي. يتم وصل القناتين القادمتين من الكلية مع بعضهما البعض. يتم أخذ قطعة من الأمعاء بحجم 15-20 سم بشكل مسبق. تضاف القناة البولية، التي تم جمعها، إلى واحدة من نهايات هذه الأمعاء. أما النهاية الاخرى لقطعة الأمعاء فيتم توصيلها مع جلد البطن. وبعبارة أخرى، يتم طرح البول من الجلد عن طريق قسم الأمعاء الوسيطة ذو حجم 15 سم لأن المثانة الخاصة بالمريض قد تم استئصالها تمامًا بسبب السرطان. كما يتم صناعة كيس البول الذي يسمى فغر الحالب على الجلد يواصل المريض حياته عن طريق كيس البول هذا. اسم العملية الجراحية هو فغر الحالب الى الجلد.
العلاج الإشعاعي والعلاج الكيميائي في سرطان المثانة
الجراحة مهمة جدًا في علاج سرطان المثانة. إلى جانب ذلك فإن العلاج الكيميائي والعلاج الإشعاعي مهمان أيضًا. تزيد طرق العلاج هذه بشكل كبير من عمر المريض وجودة حياته إلى جانب الجراحة.
العلاج الإشعاعي في سرطان المثانة
يهدف العلاج الإشعاعي للسرطان إلى قتل أو إيقاف نمو الخلايا السرطانية عن طريق الأشعة السينية عالية الطاقة أو أنواع أخرى من الأشعة. هناك نوعان من الإشعاع.
- الإشعاع الخارجي: يتم إرسال إشعاع عالي الطاقة من الخارج إلى الجسم بهدف قتل الخلايا السرطانية. يتم في سرطان المثانة استخدام العلاج الإشعاعي الخارجي على الأغلب.
- الإشعاع الداخلي: يتم وضع أسلاك أو بذور أو قثاطير صغيرة بحجم الأرز ينبعث منها الإشعاع بالقرب من السرطان.
العلاج الكيميائي في سرطان المثانة
هي أدوية التي تقتل الخلايا السرطانية أو تمنعها من التكاثر. تدخل الى الدورة الدموية الوعائية عن طريق الفم أو عن طريق الحقن. تصل إلى الخلايا السرطانية. وهذا ما يسمى العلاج الكيميائي الجهازي. في بعض الأحيان يتم إعطاء العلاج الكيميائي مباشرة إلى العضو الذي يوجد فيه السرطان، أو إلى تجويف الجسم، ويتم هكذا التأثير بشكل مباشر على الخلايا السرطانية. وهذا ما يسمى العلاج الكيميائي الإقليمي أو الموضعي. العلاج الكيميائي الموضعي في سرطان المثانة هو تطبيق الأدوية الى داخل المثانة عن طريق أنبوب مار من القناة البولية. يتم استخدامه بشكل خاص في أورام المثانة السطحية.
كما أنه يتم تحفيز الجهاز المناعي للجسم عن طريق رسال ميكروب السل الضعيف الى داخل المثانة في سرطانات المثانة. يتم بالتالي الوقاية من تكرار الإصابة بسرطان المثانة.
مضاعفات جراحة سرطان المثانة
- أحد الآثار الجانبية التي نشاهدها هو التضيق الذي يحدث في القنوات البولية بسبب وصلها مع قسم الأمعاء.
- الاضطرابات الأيضية الناتجة عن امتصاص البول في الجدار الداخلي للمثانة الجديدة المصنوعة من الأمعاء. سبب هذا التأثير الجانبي هو أن المثانة الجديدة المصنوعة من الأمعاء لا يمكن لها أبدا أن تحل محل المثانة الأصلية. يتم امتصاص بعض العناصر الموجودة في البول من الجدار الداخلي للمثانة المصنوعة من الأمعاء. يحدث هذا بسبب اختلاف النسيج. العلاج سهل جزئيًا. ينصح المريض بالتبول مرتين في الليلة. يتم إعطاء بعض الأدوية الوقائية.
- لا يمكن للمرضى التبول وفقًا لأحاسيس الرغبة بالتبوّل والإفراغ الطبيعية في المثانة المصنوعة من الأمعاء. تتشكل أحاسيس مختلفة. يحدث سلس البول من وقت لآخر. طريقة فغر الحالب الى جلد البطن عن طريق قطعة الأمعاء الوسيطة تعدّ اسهل للطبيب. المضاعفات متشابهة. لا يتم ملاحظة أي اضطرابات متعلّقة بالتمثيل الغذائي في هذه الطريقة. لأن البول يمر من قطعة الأمعاء دون أن يتم تخزينه. كلا الطريقتين لهما مزايا وعيوب. يتم أخذ قرار مشترك حول هذه المسألة عن طريق التحدّث مع المريض وأقاربه.
- تشكيل تكوينات كيسية تسمى القيلة الليمفاوية بسبب استئصال سلاسل العقدة الليمفاوية هو من المضاعفات الأخرى. سوف تختفي هذه التكوينات الكيسية من تلقاء نفسها بمرور الوقت لأنها ستبقى في المنطقة خلف غشاء البطن خاصة مع التقنية التي نقوم نحن بتنفيذها. قد تظهر مشاكل خطيرة في حين محاولة تطبيق التدخل المبكر غير الضروري من أجل إفراغ الأكياس.